03 Apr L’Ecosistema prostatico: dalla parodia alla cronobiologia della primavera
L’ultima parodia di Checco Zalone, con la sua dissacrante capacità di mettere a nudo le fragilità umane attraverso il filtro dell’ironia, ha riportato l’attenzione pubblica su uno dei tabù più radicati dell’universo maschile: la salute della prostata. Sebbene il registro cinematografico induca al sorriso, i dati clinici delineano uno scenario meritevole di opportuna analisi scientifica. La prostatite, malattia infiammatoria della ghiandola prostatica, rappresenta infatti una delle patologie urologiche più frequentemente diagnosticate negli uomini in età fertile e produttiva, tra i 18 e i 50 anni. In Italia, la sua prevalenza si attesta intorno al 13%, con un impatto sulla qualità della vita paragonabile a quello di una coronaropatia, del morbo di Crohn o del diabete mellito.
Fisiologia e vulnerabilità di un organo centrale
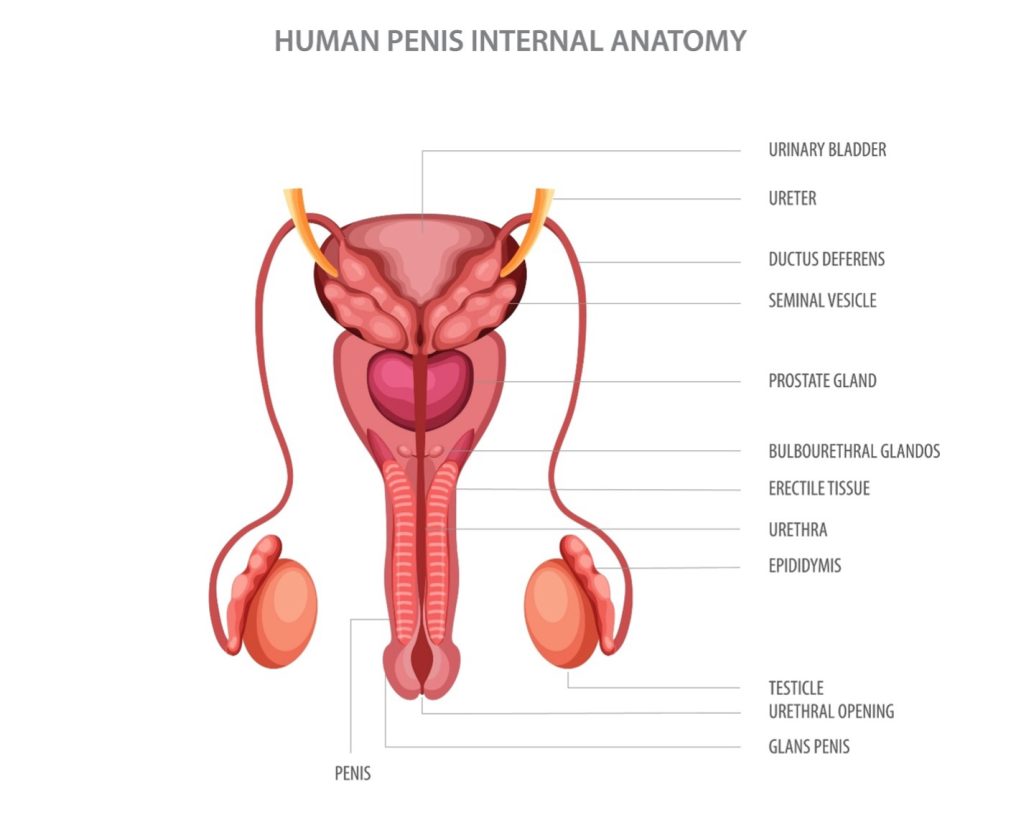
La prostata non è un organo isolato, ma il fulcro di un complesso sistema endocrino e funzionale. Anatomicamente collocata davanti al retto e subito al di sotto della vescica, questa ghiandola svolge un ruolo determinante non solo nella produzione del liquido spermatico, ma anche nelle dinamiche della minzione, dell’erezione e dell’eiaculazione. La sua attività è strettamente dipendente dagli androgeni, in primis il testosterone. Se durante l’infanzia la ghiandola rimane in stato di quiescenza, è la tempesta ormonale della pubertà a decretarne l’attivazione. Questa dipendenza la rende un bersaglio sensibile alle fluttuazioni sistemiche e ai cambiamenti dei ritmi circadiani.
Esiste però un “paradosso ormonale” legato alla senescenza. Comunemente si pensa che le patologie prostatiche dipendano da un eccesso di testosterone, ma l’incidenza di ipertrofia e neoplasie aumenta drasticamente proprio quando gli androgeni declinano. Il punto di svolta risiede nell’aromatasi, un enzima che trasforma il testosterone in estradiolo. Con l’invecchiamento, il testosterone residuo viene convertito più velocemente in estrogeni, creando una “dominanza estrogenica”. Poiché la prostata possiede specifici recettori per gli estrogeni, questo squilibrio invia un segnale di proliferazione anomala che può favorire displasie premaligne, ovvero anomalie della forma cellulare, che creano un terreno instabile favorevole alla trasformazione maligna. È dunque il crollo del rapporto testosterone/estrogeni, più che il valore assoluto del singolo ormone, a determinare il rischio clinico.
L’asse “Bocca-Intestino-Prostata” e il circolo vizioso
La moderna letteratura ha superato la visione distrettuale della prostatite, evidenziando un asse complesso che parte addirittura dal cavo orale. Studi recenti hanno infatti rilevato batteri patogeni tipici della parodontite, come il Porphyromonas gingivalis, all’interno del tessuto prostatico, suggerendo un transito per via ematica.
Ancor più rilevante è il ruolo della barriera intestinale: in caso di leaky gut (intestino permeabile), batteri del microbiota come E. Coli o Klebsiella possono traslocare verso il distretto urogenitale. Questi microrganismi si organizzano in “biofilm patogeni” resistenti agli antibiotici. Il rischio è un circolo vizioso: l’infiammazione viene trattata con antibiotici che, devastando il microbiota, predispongono a nuove reinfezioni. In tal senso, l’uso della rifaximina ha dimostrato che bonificando il “serbatoio” intestinale si riduce la migrazione batterica verso la prostata, interrompendo le recidive.
Cronobiologia e primavera: il risveglio delle infiammazioni
L’esordio della primavera rappresenta un momento critico non solo per il paziente allergico, ma anche per quello prostatico. La cronobiologia suggerisce che il cambio di stagione imponga una ricalibrazione ormonale. L’aumento delle ore di luce stimola l’asse ipotalamo-ipofisi-testicoli, con conseguenti picchi di testosterone. In un soggetto affetto da prostatite cronica, questa iper-stimolazione può indurre una congestione della ghiandola, accentuando il senso di peso pelvico e i disturbi minzionali. Inoltre, l’instabilità climatica agisce sul sistema nervoso autonomo, influenzando il tono muscolare del collo vescicale. Gli sbalzi termici e l’aumento della reattività immunitaria legata ai pollini possono favorire, tanto più nei soggetti allergici, il rilascio di citochine infiammatorie, trovando nella prostata un punto di estrema fragilità.
Nuove frontiere: microbiota e cancro
Il microbiota è oggi un pilastro per determinare il successo dei protocolli oncologici. Ricerche dimostrano che le terapie di deprivazione androgenica modificano la composizione batterica intestinale, riducendo i “batteri mangia testosterone” come il Corynebacterium. Un microbiota alterato influenza anche l’estroboloma: alcuni batteri riattivano gli estrogeni destinati all’eliminazione, alimentando la pericolosa dominanza estrogenica. Persino il microbiota cutaneo sembra avere un ruolo: il Propionibacterium acnes è stato rilevato nei tessuti tumorali, correlando con lo sviluppo della neoplasia attraverso focolai infiammatori cronici.
Protocollo di gestione sistemica della salute prostatica
La prevenzione non può più prescindere da una strategia alimentare e comportamentale interdisciplinare.
- Igiene orale: poiché la bocca è una porta d’ingresso, curare le gengive può prevenire la colonizzazione batterica prostatica. Una visita dal dentista è, a tutti gli effetti, prevenzione urologica.
- Presidio intestinale: mantenere l’eubiosi con probiotici adeguati e corretti alimenti prebiotici impedisce la traslocazione batterica dovuta alla permeabilità mucosa.
- Serenoa repens: questo presidio naturale blocca l’enzima 5-alfa-reduttasi, impedendo la trasformazione del testosterone in DHT, ormone che spinge la prostata a crescere e infiammarsi.
- Licopene e Zinco: il licopene (15-30 mg/die) va attivato con cottura e grassi (olio EVO) per essere assorbito. Lo zinco, concentrato naturalmente nella prostata, ha un ruolo antibatterico diretto.
- Gestione glicemica e metabolica: l’insulina alta funge da “concime” per l’iperplasia prostatica. È fondamentale prediligere cereali integrali e gestire l’eccesso di tessuto adiposo viscerale.
- Omega-3 vs Omega-6: occorre aumentare l’apporto di Omega-3 (pesce azzurro) per spegnere le prostaglandine infiammatorie alimentate dagli Omega-6 dei cibi industriali.
- Idratazione e trigger: bere i canonici 2 litri d’acqua al giorno mantiene fluido il liquido prostatico. Vanno evitati peperoncino, birra, superalcolici e caffè, che causano vasodilatazione e congestione pelvica.
- Supporto antiedema e dolore: la bromelina aiuta a drenare i liquidi in caso di prostata gonfia; la boswellia è preziosa per gestire i mediatori del dolore nelle fasi acute primaverili.
- Funzione eiaculatoria e sonno: una regolare attività eiaculatoria garantisce il turnover del liquido ghiandolare. Infine, un sonno regolare favorisce la produzione di melatonina, che ha un effetto protettivo contro la proliferazione cellulare.
In conclusione, la medicina del futuro deve mirare al recupero dell’equilibrio microbico e al controllo metabolico, trasformando il microbiota in un alleato terapeutico indispensabile per la salute maschile.